 Задачи ортопедии и травматологии — облегчить страдания пациентов, восстановить функции поврежденных суставов. На сегодняшний день разработано множество лекарственных препаратов и методик, новейший метод лечения — ПРП-терапия. Технология использует собственные ресурсы организма пациента, благодаря ее применению ускоряется заживление поврежденных тканей, снижается интенсивность болевого синдрома, поврежденным суставам возвращается прежний объем движений.
Задачи ортопедии и травматологии — облегчить страдания пациентов, восстановить функции поврежденных суставов. На сегодняшний день разработано множество лекарственных препаратов и методик, новейший метод лечения — ПРП-терапия. Технология использует собственные ресурсы организма пациента, благодаря ее применению ускоряется заживление поврежденных тканей, снижается интенсивность болевого синдрома, поврежденным суставам возвращается прежний объем движений.
Суть методики
ПРП-терапия — это применение для лечения насыщенной тромбоцитами плазмы человека. Английская аббревиатура методики — PRP, расшифровывается как Platelet Rich Plasma. Тромбоциты играют важную роль в организме человека: они принимают участие в процессах заживления тканей, стимулируют деление и рост новых клеток. Если повреждается кровеносный сосуд, тромбоциты крови образуют на месте повреждения кровяной сгусток, препятствуя кровопотере.
Лечебный эффект ПРП-терапии основан на применении тромбоцитов в высокой концентрации. Доказано, что стимуляция регенеративных процессов развивается, если в одном микролитре плазмы содержится 1 млн тромбоцитов. Достичь такого содержания можно с помощью методики центрифугирования, когда из крови пациента получают тромбоцитарную аутоплазму.
Преимущества PRP-терапии
Многие сравнивают PRP-терапию с другими методиками лечения заболеваний опорно-двигательного аппарата, когда лекарственное средство вводится в сустав. Но тромбоцитарный метод имеет неоспоримые преимущества:
 Отсутствие у пациента аллергии на аутопрепарат, полная биосовместимость плазмы с тканями.
Отсутствие у пациента аллергии на аутопрепарат, полная биосовместимость плазмы с тканями.- Введение плазмы не вызывает воспалительных реакций.
- Нет риска заражения инфекцией, которая может передаваться через донорскую кровь.
- ПРП-препарат не оказывает негативного влияния на функцию печени и почек.
- Быстрое уменьшение боли и отека в проблемном участке.
- Процессы регенерации ускоряются в несколько раз, в результате сокращается период реабилитации пациента.
- Длительное сохранение лечебного эффекта.
Благодаря использованию методики можно избежать проведения сложных операций, восстановить утраченные двигательные функции без хирургического вмешательства и протезирования.
Эффекты, которые развиваются после введения в воспаленную область плазмы с увеличенным количеством тромбоцитов:
- Улучшается местное кровообращение, больной орган получает больше питания.
- В суставах возобновляется выработка синовиальной жидкости, суставные хрящи восстанавливают свою эластичность.
- Восстанавливается мышечный тонус, исчезают боли и спазмы в мышцах.
- Увеличивается амплитуда движений больных суставов.
- Снижается степень давления на суставы, тем самым облегчается выполнение их функций.
Показания и противопоказания
PRP-терапия применяется в ортопедии и травматологии, но возможно ее использование и в других областях медицины, а также в косметологии. Основные показания к применению тромбоцитарной аутоплазмы:
 артрит, периартрит;
артрит, периартрит;- деформирующий артроз;
- воспаление сухожилий;
- разрывы связок;
- пяточные боли;
- воспаление суставов у спортсменов;
- травмы опорно-двигательного аппарата, лечение их последствий;
- заболевания позвоночника (остеохондроз, грыжи, сколиоз, протрузии);
- люмбаго, невралгии;
- мышечные боли и спазмы различной этиологии;
- частые головные боли;
- остеопороз;
- псориаз, экзема;
- целлюлит;
- рубцы и растяжки на коже;
- морщины, старение кожных покровов (в косметологии процедура носит название плазмолифтинга);
- облысение;
- гинекологические заболевания;
- патологии роговицы глаза;
- необходимость ускорения приживления стоматологических имплантатов.
Противопоказания к проведению ПРП-процедуры разделяют на условные и абсолютные. Условными противопоказаниями являются:
- инфекционные заболевания;
- повышенная температура тела;
- прием лекарственных препаратов, которые ухудшают способность крови к свертыванию.
После ликвидации перечисленных состояний можно приступать к лечению тромбоцитарной плазмой.
Состояния, при которых запрещено взятие крови и приготовление из нее аутоплазмы:
- пониженный уровень тромбоцитов;
- заражение крови;
- заболевания иммунной системы;
- невозможность прекращения приема препаратов, влияющих на свертывающую функцию крови.
Проведение процедуры
Процедуру ПРП-терапии можно разделить на два этапа. Первый этап — подготовительный, включает в себя правила, которые должен соблюдать пациент перед взятием крови. Второй этап — забор крови, приготовление аутопрепарата и введение его в пораженную область.
Подготовка к взятию крови
Пациенты, которые готовятся к проведению ПРП-терапии, должны соблюдать некоторые рекомендации. Это необходимо для того, чтобы обеспечить высокое качество взятой крови и получить качественную тромбоцитарную аутоплазму.
За три дня до проведения процедуры пациенты должны прекратить:
- употребление спиртных напитков;
- курение;
- прием любых лекарственных средств. Если это препараты, без которых ухудшается качество жизни, пациент должен предупредить об этом врача;
- прием антикоагулянтов (средств для разжижения крови). Соблюдение этого требования очень важно, так как они препятствуют получению качественной аутоплазмы.
Перед проведением процедуры врач обязательно беседует с пациентом, при этом пациент должен рассказать обо всех имеющихся хронических заболеваниях. Перед забором крови нельзя волноваться — стресс также может повлиять на качество взятого материала.
Приготовление аутоплазмы
Для лечения используют свежеприготовленную тромбоцитарную плазму, ее приготовление проходит в том же кабинете, в котором будет проводиться инъекция в сустав. Последовательность проведения ПРП-терапии состоит из таких этапов:
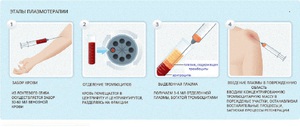 Забор крови. У пациента берут кровь из вены, помещают ее в пробирку с антикоагулянтом — веществом, препятствующим свертыванию крови. Объем крови, необходимой для процедуры составляет 10−60 мл, это количество зависит от того, какой объем аутоплазмы нужно получить.
Забор крови. У пациента берут кровь из вены, помещают ее в пробирку с антикоагулянтом — веществом, препятствующим свертыванию крови. Объем крови, необходимой для процедуры составляет 10−60 мл, это количество зависит от того, какой объем аутоплазмы нужно получить.- Центрифугирование. Кровь в пробирке помещают в центрифугу; в аппарате под действием центробежной силы кровь разделяется на три слоя. Врач отбирает верхний слой, захватывая часть среднего слоя, полученную жидкость опять подвергает центрифугированию. После этого содержимое пробирки разделяется на два слоя — нижний слой является чистой PRP-плазмой.
- Использование полученного препарата. Сразу же после получения тромбоцитарную массу с помощью шприца вводят в сустав или околосуставные ткани.
Таким же образом получают плазму для использования в других направлениях медицины, в косметологии. Длительность лечения зависит от сложности конкретного случая, количество инъекций определяет врач для каждого пациента индивидуально.
ПРП-терапия — уникальная методика, благодаря которой пациенты получили возможность лечить сложные патологии опорно-двигательного аппарата.